Akútna a chronická pankreatitída
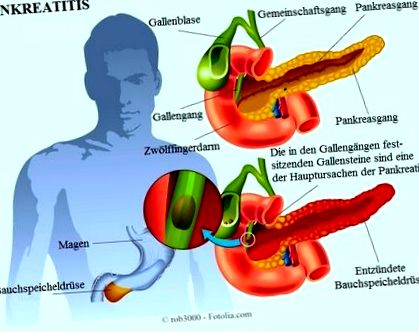
Pankreatitída (akútna a chronická) je zápal pankreasu (pankreasu) spôsobený aktívnymi enzýmami v tomto orgáne.
Pankreas je veľká žľaza umiestnená za žalúdkom a blízko dvanástnika, ktorý je počiatočnou časťou tenkého čreva.
Počas normálneho tráviaceho procesu sa pankreatické enzýmy uvoľňujú v neaktívnej forme cez pankreatický vývod do tenkého čreva.
Aktivizujú sa v tenkom čreve.
Pri pankreatitíde sa enzýmy vo vnútri pankreasu aktivujú a začnú tráviť tkanivo pankreasu.
Tento proces je známy ako samo-trávenie a môže spôsobiť podráždenie pankreatických buniek a spôsobiť zápal pankreasu.
Enzýmy ako lipáza sa transportujú cez pankreatický vývod do dvanástnika, kde sa štiepia lipidy, ktoré už boli zmiešané s inými enzýmami nachádzajúcimi sa v žlči.
Pankreas tiež produkuje ďalšie hormóny, ako je inzulín a glukagón, ktoré vstupujú do krvi.
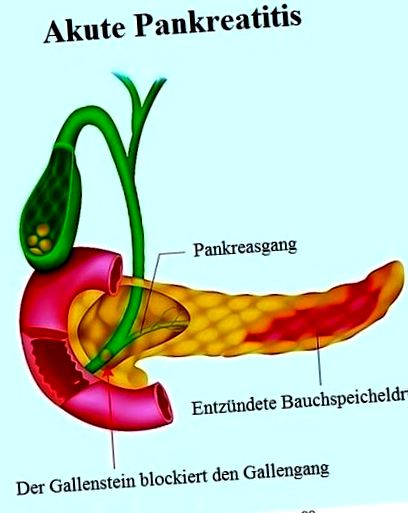
Normálne sa enzýmy aktivujú na ceste z pankreasu do dvanástnika. Ak je však pankreas zapálený v dôsledku žlčových kameňov (žlčníková pankreatitída) alebo zneužívania alkoholu, sú enzýmy v tkanive pankreasu už aktívne.
Namiesto štiepenia lipidov v dvanástniku lipáza napáda pankreatické tkanivo.
Klasifikácia pankreatitídy
Pankreatitídu možno rozdeliť na 2 typy: akútnu a chronickú.
V akútna pankreatitída pankreas sa náhle zapáli bolesťou v dôsledku toho, že máte chronická forma pozoruje sa opakovaný zápal.
The autoimunitná chronická pankreatitída (AIP) je zápalové ochorenie, ktoré sa vyskytuje, pretože imunitný systém omylom napáda pankreas a spôsobuje zápal, ktorý môže postihnúť aj obličky, pečeň, pľúca, slinné žľazy a lymfatické uzliny.
Akútnu pankreatitídu možno rozdeliť do dvoch typov:
- Edematózna pankreatitída
Toto je najmiernejší a najbežnejší typ, ktorý sa vyznačuje zápalom a malou oblasťou nekrózy lipidov (ohnisková).
- Akútna hemoragicko-nekrotizujúca pankreatitída
Akútna hemoragická nekrotizujúca pankreatitída je výsledkom zápalu pankreasu.
Ide o závažné a smrteľné ochorenie, najmä pri fulminantnej pankreatitíde.
Príznaky akútnej hemoragickej pankreatitídy sú:
- zvracanie;
- srdcové choroby, ako je kardiovaskulárny šok;
- akútna nekróza pankreasu alebo deštrukcia Langerhansových ostrovčekov v pankrease.
Príčiny pankreatitídy
Dve hlavné príčiny pankreatitídy, tvorba žlčových kameňov a alkoholizmus, predstavujú asi 80% prípadov. K pankreatitíde spojenej s alkoholom dochádza v dôsledku dlhodobej konzumácie alkoholických nápojov.
Tvorba žlčových kameňov v žlčníku môže zablokovať pankreatické potrubie a viesť k hromadeniu tráviacich štiav vo vnútri pankreasu. To spôsobuje podráždenie a zápal.
Fajčenie je tiež jedným z rizikových faktorov. Preto by človek mal prestať fajčiť.
Iné príčiny:
- Cievne choroby s nízkym krvným tlakom
- Transplantácia obličky
- trauma
- Hyperparatyreóza s hyperkalcémiou
- Pooperačne po cholecystektómii alebo iných operáciách, napríklad žalúdka a pankreasu, alebo po bypasse koronárnej artérie.
Pankreatitída sa môže vyvinúť z mnohých dôvodov, v závislosti od toho, či je akútna alebo chronická.
Akútna pankreatitída
Hlavnými príčinami akútnej pankreatitídy sú žlčové kamene, ochorenia žlčníka a alkoholizmus.
Je to tiež spôsobené operáciami na žlčovode, traumatickými léziami, abnormálnymi štruktúrami pankreasu, genetickými faktormi, hypertriglyceridémiou (zvýšené hladiny tuku v krvi) atď.
Niektoré lieky, ako sú kortikosteroidy, tiazidové diuretiká a estrogény, môžu spôsobiť pankreatitídu.
Niektoré bakteriálne alebo vírusové infekcie, ako je parotitída, mykoplazmatická pneumónia a vírus Coxsackie B, môžu prispieť k akútnej pankreatitíde.
Akútna pankreatitída u detí sa spravidla vyskytuje s cystickou fibrózou, parotitídou, brušnou traumou, Reyovým syndrómom, Kawasakiho chorobou a hemolyticko-uremickým syndrómom.
Chronická pankreatitída
Najčastejšie je chronická pankreatitída spôsobená dlhotrvajúcim zneužívaním alkoholu.
Niektoré ďalšie choroby môžu viesť k chronickej pankreatitíde, ako je zúženie alebo upchatie potrubia pankreasu pred traumou, tvorba pseudocýst, hyperparatyreóza, hyperkalcémia (ktorá môže podporovať tvorbu vápenatých usadenín) a hyperlipidémia.
Môže existovať genetické (dedičné) ochorenie, ale v niektorých prípadoch je idiopatické (bez známej príčiny).
Príznaky pankreatitídy
Akútna pankreatitída
Najbežnejšie príznaky akútnej pankreatitídy sú:
- Bolesť brucha, ktorá môže prechádzať do chrbta
- Zvracať
- nevoľnosť
- horúčka
Chronická pankreatitída
Mnoho príznakov chronickej pankreatitídy je podobných s akútnou pankreatitídou, iné sa však môžu vyskytnúť, ak zápal pankreasu pretrváva a časom sa zhoršuje.
Medzi príznaky chronickej pankreatitídy patrí:
- bolesť brucha
- Bolesť chrbta
- Strata chuti do jedla
- opuch
- Strata váhy
- Malabsorpcia
Nádor pankreasu je jednou z dlhodobých komplikácií chronickej pankreatitídy.
Diagnóza pankreatitídy
Akútna pankreatitída
Zodpovedným lekárom je gastroenterológ.
Počas fyzickej skúšky lekár skontroluje horúčku, nízky krvný tlak, rýchle dýchanie a rýchly tlkot srdca.
Budú sa robiť krvné testy na stanovenie hladín amylázy a lipázy v sére a hladiny amylázy v moči.
Amyláza a lipáza sú tráviace enzýmy tvorené v pankrease.
Pri akútnej pankreatitíde sú zvýšené hladiny amylázy a lipázy
Hladiny lipázy pri pankreatitíde
Hladina lipázy naznačuje závažnosť pankreatitídy.
Čo je lipáza a akú rolu zohráva?
Lipáza je enzým, ktorý produkuje pankreas a uvoľňuje sa do tenkého čreva, kde pomáha premieňať lipidy na mastné kyseliny.
Premieňa lipidy ako glyceridy na glycerín a voľné mastné kyseliny.
Okrem toho existujú ďalšie laboratórne testy, ako je kompletný krvný obraz, stanovenie hladiny cukru v krvi a kalcemia.
Na zistenie abnormalít v pankreatických bunkách a žlčových kameňoch, ktoré blokujú žlčové cesty a môžu tiež spôsobiť žltačku, sa používajú zjavné vyšetrenia, ako je CT, magnetická rezonančná tomografia a echografia.
Ransonovo skóre
- Vek nad 55 rokov
- Počet bielych krviniek nad 16 000/mm 3
- Cukor v krvi nad 200 mg/dl
- Laktátdehydrogenáza> 350 U/l
- Aspartátaminotransferáza> 250 U/l
- Zníženie hematokritu najmenej o 10%
- Hladiny azotémie v krvi> 5 mg/dl
- Vápnik 4 mmol/l
- Akumulácia tekutín> 6 l
Každý pozitívny bod má hodnotu 1 bodu, až do výšky 3 bodov možno predpokladať nekomplikovaný proces.
- Od 3 do 4 bodov je úmrtnosť 15%
- Od 5 do 6 bodov je úmrtnosť 40%
- Úmrtnosť je 100% nad 6 bodov
Chronická pankreatitída
Diagnóza chronickej pankreatitídy si vyžaduje určitý výskum, ako je meranie množstva tuku v stolici a krvné testy, ako je množstvo amylázy, lipázy a trypsinogénu v krvi.
Na overenie zápalu alebo usadenín vápnika v pankrease je možné vykonať CT brucha, ultrazvuk a endoskopickú retrográdnu cholangiopankreatografiu (ERCP).
Možné komplikácie neliečenej pankreatitídy
Ak sa akútna a chronická pankreatitída nelieči, môže to viesť k vážnym komplikáciám.
Akútna pankreatitída môže spôsobiť problémy s dýchaním v dôsledku niektorých chemických zmien v tele.
To môže mať vplyv na funkciu pľúc.
Akútna pankreatitída zvyšuje riziko bakteriálnej infekcie v pankrease.
Akútna pankreatitída môže spôsobiť hromadenie tekutín a odpadových látok vo vnútri pankreasu, čo vedie k tvorbe veľkej pseudocysty.
Ak táto pseudocysta praskne, môže dôjsť k infekcii a vnútornému krvácaniu.
Chronická pankreatitída môže poškodiť bunky, ktoré tvoria inzulín v pankrease.
To môže spôsobiť zvýšenie hladiny cukru v krvi, čo vedie k cukrovke.
Chronická pankreatitída sa považuje za rizikový faktor pre vznik nádoru pankreasu (rakovina pankreasu).
Akútna a chronická pankreatitída môže viesť k podvýžive a chudnutiu v dôsledku nedostatočného trávenia potravy a zhoršeného využitia živín (malabsorpcia).
Liečba pankreatitídy
V počiatočnej fáze by pacient nemal jesť nič, aby povzbudil pankreas k zotaveniu. Potom musí pacient dodržiavať stravu, ktorá pozostáva z nízkotučných jedál.
Lieková terapia zahŕňa lieky proti bolesti, ako je paracetamol (ben-u-ron).
Liečba pankreatitídy závisí od základnej príčiny. Liečba zápalu pankreasu v dôsledku žlčových kameňov je chirurgický zákrok na odstránenie žlčníka. Ak je žlčový kanál upchatý alebo zablokovaný, je možné vykonať endoskopickú retrográdnu cholangiopankreatografiu (ERCP) na jeho rozšírenie.
Ak je pankreatitída spôsobená zneužívaním alkoholu, musí sa človek dôsledne zdržať pitia.
Diéta a výživa pri pankreatitíde
Strava je najlepším liekom na tento stav.
Je dôležité dodržiavať diétu s vysokým obsahom sacharidov a bielkovín, ktorá pomáha pankreasu správne pracovať.
Na druhej strane, ak máte pankreatitídu, mali by ste sa úplne vyhnúť konzumácii tučných jedál alebo ich obmedziť.
Denný príjem tukov by sa mal pohybovať okolo 30 - 40 gramov.
Naproti tomu potraviny bohaté na bielkoviny a sacharidy môžu znížiť záťaž pankreasu a viesť k rýchlemu uzdraveniu choroby.
V strave pre pankreatitídu by sa malo pravidelne jesť zeleninové polievky a šaláty s čerstvou zeleninou alebo ovocím.
Ak máte hyperglykémiu, mali by ste sa vyhnúť dezertom.
Pankreatitída môže spôsobiť dehydratáciu, preto je dôležité piť veľa vody po celý deň.
Bezpečné jedlo
Najbezpečnejšie potraviny na pankreatitídu sú:
- šalát
- Ovsené vločky
- ryža
- Zemiaky
- Sladké zemiaky
- Turecko
- tofu
- Šťava z čerstvého ovocia
- Zeleninové polievky a zeleninový vývar
- Chudé ryby
- tekvica
- sójové mlieko
Jedlu, ktorému sa treba vyhnúť
Diéta pre akútnu a chronickú pankreatitídu by sa mala úplne vyhnúť všetkým pikantným, vyprážaným a spracovaným potravinám. Mali by ste sa tiež vyhnúť tučným jedlám.
Jedlo a nápoje, ktorým je potrebné sa vyhnúť, sú:
- Vajcia
- syr
- slanina
- Fazuľa
- bratwurst
- maslo
- Čierny čaj
- cukor
- káva
- kofeín
- Energetické nápoje
- Víno
- pivo
- Pizza
Ako dlho trvá pankreatitída? predpoveď
Časy zotavenia z akútnej edematóznej pankreatitídy sú medzi jedným a dvoma týždňami a úmrtnosť je nižšia ako 2%.
Akútna nekrotizujúca hemoragická pankreatitída má úmrtnosť medzi 30 a 50%.
- Akútna bronchitída »Príčiny, príznaky; terapia
- Lepiaca obštrukcia čreva - príčiny, príznaky, diagnostika a liečba
- Príčiny, príznaky, diagnostika a liečba cysty na obličkách
- DIÉTA 5 S PANKREASAMI PANCREATITIS S VYCERÁVANÍM - Technika so srdcom
- Ateroskleróza »Výskyt, príčiny, príznaky a liečba