Odporúčania pre liečbu akútnej apendicitídy
Odporúčania skupiny odborníkov na základe súčasnej literatúry
Odporúčania týkajúce sa liečby akútnej apendicitídy
Odporúčania odbornej skupiny založené na súčasnej literatúre
Zhrnutie
Zmena paradigmy v koncepcii liečby akútneho zápalu slepého čreva v súčasnosti vedie k intenzívnym diskusiám. Diagnóza a diferenciácia nekomplikovaného komplikovaného zápalu slepého čreva, ako aj výber adekvátnej liečby sú náročné, najmä preto, že boli publikované modely konzervatívnej terapie. Laparoskopická apendektómia zostáva vo väčšine prípadov štandardom. V Nemecku neexistujú žiadne pokyny pre liečbu akútnej apendicitídy. Po 3 stretnutiach preto skupina odborníkov vypracovala celkovo 21 odporúčaní na liečbu akútneho zápalu slepého čreva. Boli definované otázky PICO (Population-Intervention-Comparison-Outcome) a odporúčania boli finalizované ako súčasť hlasovania v Delfách. Výsledky boli zostavené na pozadí súčasnej literatúry. Cieľom tejto iniciatívy bolo ustanoviť základnú pomôcku pri rozhodovaní pre klinickú rutinu pri liečbe akútnej apendicitídy.
Abstrakt
Zmena paradigmy v koncepcii liečby akútneho zápalu slepého čreva je v súčasnosti predmetom intenzívnych diskusií. Diagnóza a diferenciácia nekomplikovaného komplikovaného zápalu slepého čreva, ako aj výber adekvátnej liečby sú veľmi náročné, najmä preto, že boli zverejnené modely neoperačnej liečby. Laparoskopická apendektómia je vo väčšine prípadov stále štandardom. Pokyny pre liečbu akútneho zápalu slepého čreva v Nemecku neexistujú. Preto skupina odborníkov po 3 stretnutiach vypracovala 21 odporúčaní o liečbe akútneho zápalu slepého čreva. Po prvotnom vymedzení otázok týkajúcich sa populácie, intervencie, porovnania a výsledku (PICO) boli odporúčania dokončené prostredníctvom hlasovacieho systému Delphi, výsledky boli vyhodnotené podľa súčasnej literatúry. Cieľom tejto iniciatívy bolo definovať základnú podporu pre rozhodovanie v klinickej praxi pri liečbe akútnej apendicitídy.
Epidemiológia
Priemerný medzinárodný výskyt akútnej apendicitídy (AA) je 100 nových prípadov na 100 000 obyvateľov ročne. AA je diagnostikovaná u asi 150 000 ľudí v Nemecku každý rok. Celoživotné riziko vzniku AA je 8,6% u mužov a 6,7% u žien [1], zatiaľ čo riziko apendektómie u mužov (12%) je významne nižšie ako u žien (23%). Podľa medzinárodnej literatúry je vekový vrchol v dospievaní (muži 10 až 14 rokov, ženy 15 až 19 rokov). Na druhej strane v 3 nemeckých štúdiách zabezpečenia kvality pre zápal slepého čreva (1988/89; 1996/97; 2008/09) sa priemerný vek pacientov zvýšil v týchto 3 časových obdobiach z 26 na 35 rokov [2].
materiál a metódy
V rámci projektu Nemeckej spoločnosti pre všeobecnú a viscerálnu chirurgiu (DGAV) „Zabezpečenie kvality indikácie pre chirurgickú terapiu“ bola zo 6 kliník viscerálnej chirurgie rôznych úrovní starostlivosti definovaná expertná skupina pre zápal slepého čreva.
Vyhľadávanie literatúry sa uskutočnilo na AA v PubMed, Cochrane Library a v historických textoch v súlade s manuálom Systematické hľadanie literatúry pre tvorbu pokynov, verzia 1.0 [3].
Primárne sa brali do úvahy metaanalýzy, randomizované kontrolované štúdie a existujúce medzinárodné smernice. To znížilo prvý výsledok 23 528 štúdií nájdených na túto tému na celkom 164 štúdií s dátumom zverejnenia do mája 2019.
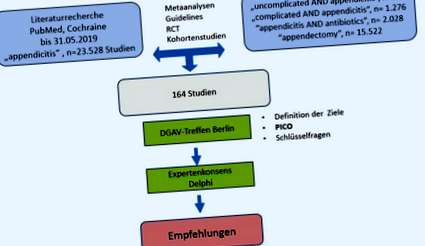
V rámci pracovnej skupiny pre apendicitídu DGAV sa diskutovalo o výsledkoch literárneho výskumu a v súčasnosti bežných koncepciách liečby v Nemecku. Podľa systému PICO (Population-Intervention-Comparison-Outcome) (Tab. 1) boli definované kľúčové otázky pre diagnostiku a liečbu nekomplikovanej (UA) a komplikovanej apendicitídy (KA) a odporúčania boli vypracované v rámci expertných skupín podľa prehodnotenej literatúry (Obr. 1). V nasledujúcom sme vykonali dotaz Delphi. Konsenzus s väčšinou> 70% viedol k vykonaným odporúčaniam.
Pracovný postup pracovnej skupiny pre zabezpečenie kvality indikácie pre chirurgickú liečbu Nemeckej spoločnosti pre všeobecnú a viscerálnu chirurgiu (DGAV) pre súčasnú liečbu akútnej apendicitídy. RCT randomizovanej kontrolovanej štúdie, PICO Populácia-Intervencia-Porovnanie-Výsledok
Odporúčania odbornej komisie DGAV o indikácii a liečbe akútnej apendicitídy
Klasifikácia akútnej apendicitídy
Podľa závažnosti možno AA rozdeliť na nekomplikovanú (UA) a komplikovanú apendicitídu (KA) (tab. 2). Niektorí autori chápu, že KA je iba perforovaná apendicitída [4], zatiaľ čo Európska asociácia endoskopickej chirurgie (EAES) navrhuje presnejšiu klasifikáciu.
A nekomplikovaný zápal slepého čreva je zápal slepého čreva vermiformis bez známok gangrény, okolitého flegmónu, voľnej hnisavej tekutiny alebo abscesu.
„Rozlíšenie medzi UA a KA by sa malo robiť v čase stanovenia diagnózy.“
A komplikovaná apendicitída je definovaný ako akýkoľvek typ gangrenóznej apendicitídy s perforáciou alebo bez perforácie, s periapendikulárnym flegmónom, voľnou tekutinou alebo perityflitickým abscesom [5].
Uvedená klasifikácia sa v literatúre a v každodennej klinickej praxi najčastejšie robí na základe intraoperačných alebo pooperačných histologických nálezov. Aby bolo možné zvoliť vhodný koncept terapie, malo by sa v čase diagnózy rozlišovať medzi UA a KA. Podľa súčasnej situácie v oblasti údajov však neexistuje zavedený postup na bezpečné vykonanie predterapeutickej klasifikácie AA. Do akej miery preterapeutické hodnotenie koreluje s intraoperačnými alebo neskoršími histologickými nálezmi, bude treba objasniť v budúcich štúdiách (Tab. 5).
Diagnóza akútnej apendicitídy
A klinické vyšetrenie s prihliadnutím na rôzne príznaky slepého čreva (napr. príznaky Mc Burneyho, Lanza, Blumberga, Rovsinga, Psoasa), ako aj jedného Odber krvi sú povinnými diagnostickými krokmi pri podozrení na akútny zápal slepého čreva [6].
Anamnéza premiestnenia bolesti z epigastria do pravej dolnej časti brucha je často prípadom AA [7].
Leukocytóza v krvi alebo granulocytóza s vysokým podielom neutrofilných polymorfonukleárnych granulocytov a zvýšenou koncentráciou CRP (C-reaktívny proteín) v sére sú nešpecifické zápalové parametre [8]. Prítomnosť AA je pravdepodobnejšia, ak sú 2 alebo viac premenných pozitívne, zatiaľ čo sa zdá nepravdepodobné, ak chýbajú všetky premenné [9].
Zdá sa, že prokalcitonín nemá pri rutinnej diagnostike AA významnú úlohu, zatiaľ čo vysoké hodnoty prokalcitonínu a vysoké hodnoty CRP korelujú s KA [10, 11].
The zvýšená telesná teplota a horúčka sú nešpecifické príznaky, ktoré korelujú s pokročilým zápalom slepého čreva, takže do diagnostiky by malo byť pravidelne zahrnuté meranie teploty [8].
Napriek tomu digitálna rektálna skúška Po dlhú dobu sa to považovalo za nenahraditeľnú súčasť klinického vyšetrenia pri podozrení na AA, metaanalýza ukazuje, že nie je absolútne nevyhnutné vykonávať toto vyšetrenie rutinne [12].
A Analýza moču a a tehotenský test sú rýchle, neinvazívne diagnostické opatrenia, ktoré môžu poskytnúť viac informácií o diferenciálnych diagnózach pre panvovú bolesť. U mladých plodných žien by sa mala pravidelne robiť indikatívna analýza moču (prúžkový test moču alebo laboratórna analýza moču) a tehotenský test ([6]; tab. 5).
Apendicitída boduje
Vďaka vysoko variabilnému klinickému prejavu a širokej škále diferenciálnych diagnóz boli vyvinuté rôzne skóre na klinické hodnotenie pravdepodobnosti prítomnosti AA. Najbežnejšie používaným skóre je skóre Alvarado (MANTRELS), po ktorom nasleduje skóre apendicitídy Inflamatory Response (AIR alebo Andersson), Pediatric Appendicitis Score (PAS), Raja Isteri Pengiran Anak Saleha Apendicitis (RIPASA) a Adult Apendicitis Score (AAI) [13,14,15,16].
Na rozdiel od samotného klinického hodnotenia môžu tieto zvýšiť diagnostickú spoľahlivosť a uľahčiť rozhodovanie ([17]; tab. 3).
Zobrazovacie metódy však nie sú zahrnuté v uvedených skóre. Okrem toho klasifikácia apendicitídy nie je možná. Použitie skóre rizika apendicitídy v každodennej klinickej praxi nie je celkovo v Nemecku veľmi rozšírené.
S cieľom prekonať nedostatky dostupných skóre apendicitídy sa v súčasnosti navrhujú nové systémy bodovania [18, 19].
Atema a kol. integrované klinické parametre a výsledky zobrazovacích postupov (sonografia alebo CT) u pacientov s klinickým podozrením na AA a v roku 2015 vyvinuli rizikové skóre pre preterapeutickú diferenciáciu medzi nekomplikovanou a komplikovanou apendicitídou. Toto skóre ukázalo negatívnu prediktívnu mieru 95% na správnu identifikáciu nekomplikovanej apendicitídy [19].
Gomes a kol. kombinované klinické, rádiologické a intraoperačné laparoskopické nálezy [18]. Tento systém by mal poskytnúť presnejšiu stratifikáciu skupín pacientov, ale jeho použiteľnosť v praxi si vyžaduje ďalšie klinické štúdie (tabuľky 4 a 5).
Zobrazovacie metódy na diagnostiku akútneho zápalu slepého čreva
Úloha rádiológie v procese diagnostikovania AA je v literatúre kontroverzná.
Holandské pokyny považujú zobrazovacie postupy za nenahraditeľnú súčasť diagnostiky apendicitídy [20]. V USA sa zobrazovanie (takmer vždy počítačová tomografia [CT]) vykonáva u viac ako 80% pacientov, zatiaľ čo v Európe asi v tretine prípadov a v Austrálii asi u troch štvrtín pacientov s podozrením na zápal slepého čreva sa zobrazovanie dokonca vykonáva nedokončené [17].
V Európe je AA stále vnímaná ako klinická diagnóza a rozhodnutie o použití diagnostickej laparoskopie je jednoduchšie. Výsledkom je, že miera negatívnej apendektómie (odstránenie histopatologicky zdravého prívesku) dosahuje až 32% [21, 22], zatiaľ čo v USA.
Liečba akútneho zápalu slepého čreva
Operatívna terapia: apendektómia
Na základe pevného historického presvedčenia, že AA je ireverzibilné zápalové ochorenie, ktoré, ak sa nelieči, vedie k perforácii s abscesom a peritonitídou, je liečba slepého čreva naďalej liečbou voľby v Nemecku aj na celom svete vo všetkých vekových skupinách [5].
Apendektómia je najbežnejšia operácia brucha na svete. Vo Veľkej Británii sa ročne vykoná asi 50 000 [27], v Nemecku najmenej 135 000 a v USA 300 000 apendektómií [27].
„Apendektómia je terapia voľby pre všetky vekové skupiny“
Výhody laparoskopie sú zrejmé a prevažujú nad otvoreným prístupom. Laparoskopická apendektómia sa čoraz viac stáva štandardom v chirurgickej liečbe AA [2]. Oba chirurgické prístupy sú však legitímne a naďalej sú medzinárodne dobre zastúpené [2, 17].
Pokiaľ ide o morbiditu, laparoskopická apendektómia zaznamenala zvýšenú mieru intraabdominálnych abscesov [28], najmä pri KA [29], zatiaľ čo otvorená apendektómia je zaťažená vyššou mierou infekcií rany [2] a porúch pasáže [29].
Jednoportová apendektómia v súčasnosti nemá v každodennej klinickej praxi žiadnu významnú úlohu ([30, 31]; tab. 5).
Čas operácie pri akútnom zápale slepého čreva
Klinické skúsenosti ukazujú, že u pacientov, ktorí si po konzervatívnom terapeutickom prístupe vyžiadali apendektómiu, sa môže vhodný čas na operáciu líšiť. Podľa súčasnej literatúry oneskorenie apendektómie o 12–24 hodín po diagnostikovaní antibiotickou liečbou nevedie k vyššej miere perforácie, ak existuje podozrenie na UA zobrazením. Na druhej strane u pacientov vo veku> 65 rokov alebo s príslušnými komorbiditami by sa nemal prekročiť časový interval 12 hodín do apendektómie. Okrem toho má apendektómia po viac ako 48 hodinách vyššiu mieru chirurgických infekcií [13, 32, 33].
V prípade KA je však situácia zložitejšia, pretože v pravý čas pre apendektómiu nie je k dispozícii dostatok údajov. Naliehavosť operácie sa určuje v závislosti od závažnosti nálezov, súvisiaceho klinického stavu pacienta a jeho komorbidít. Perforovaná apendicitída so „voľným vzduchom“ je nepochybne urgentnou indikáciou pre operáciu [34].
O AA s okolitým flegmónom alebo abscesom sa hovorí, že je spojená s nižšou morbiditou s počiatočnou konzervatívnou alebo intervenčnou terapiou, takže rôzne zdroje odporúčajú apendektómiu, iba ak príznaky pretrvávajú [5, 13, 35]. V súčasnosti sa však publikuje čoraz viac údajov, ktoré napriek tomu v tejto situácii podporujú okamžitú laparoskopickú apendektómiu [36, 37]. Vzhľadom na diskrétnu situáciu v oblasti údajov nie je možné v súčasnosti vydať spoľahlivé odporúčanie týkajúce sa možného oneskorenia operácie v KA.
Podľa konsenzu odbornej komisie DGAV čas, ktorý uplynul do operácie, sa počíta z úradnej indikácie (registrácie operácie) (Tab. 5).
Prieskumná laparoskopia pre akútny zápal slepého čreva
V celej Európe sa etablovala prieskumná laparoskopia na liečbu pravostrannej panvovej bolesti, najmä u žien [38]. Musí sa brať do úvahy celosvetovo vysoký výskyt negatívnych slepých črevov a možná chorobnosť, ak sa diagnóza nepotvrdí. Miera negatívnej apendektómie je významne nižšia u mužov (17%) v porovnaní so ženami (31%), čo sa vysvetľuje gynekologickými klinickými obrazmi, ktoré môžu simulovať AA [39].
Makroskopicky normálny prívesok vykazuje histologicky zápal slepého čreva u 29% [40]. Preto by mal byť normálne vyzerajúci doplnok odstránený, ak existuje zodpovedajúca klinická korelácia (Tab. 5).
Nechirurgická liečba nekomplikovanej apendicitídy
V prípade UA (väčšinou diagnóza potvrdená CT) je primárne konzervatívna liečba antibiotikami primárne účinná u približne 86% postihnutých pacientov, zatiaľ čo zvyšných 14% vyžaduje urgentnú apendektómiu počas toho istého pobytu v nemocnici, ak príznaky pretrvávajú alebo postupujú [41].
Podľa metaanalýzy môže byť takmer 80% pacientov s primárnou odpoveďou na antibiotiká v prvom roku ušetřených slepého čreva. U najmenej 22,5% pacientov sa však v priebehu prvého roka objaví recidivujúca apendicitída [42]. V jedinej štúdii s následným sledovaním 5 rokov po úspešnej konzervatívnej liečbe bol kumulatívny výskyt rekurentnej apendicitídy 27% v prvom roku, 34% po 2, 35,5% po 3, 37% po 4 a 39% po 5 rokoch pozorovania [43]. Štatistický proces výpočtu kumulatívneho výskytu je v tejto štúdii kritizovaný ako neprimeraný [44].
Metaanalýza z roku 2019 ukazuje, že nechirurgická liečba antibiotikami nevedie k štatistickému zvýšeniu miery perforácie v zobrazovacej UA u dospelých a detí. Zlyhanie liečby sa vyskytlo u 8% pacientov v počiatočnej liečebnej fáze a relaps AA sa objavil počas prvého roka u ďalších 20% [45]. Účinnosť chirurgickej terapie pre AA je však vyššia [42, 45].
Existuje rozsiahly výskum prediktorov účinnosti konzervatívnej terapie. Stručne povedané, nízka hodnota skóre Alvarado a AIR, dlhšie trvanie symptómov pred prijatím (> 25 h), maximálna telesná teplota 65 rokov, častá počiatočná detekcia vysokých hodnôt leukocytov a CRP, korelujúca s vyšším rizikom gangrenóznej apendicitídy, nájdené. Otvorený chirurgický zákrok predlžuje pobyt na lôžku a obdobie rekonvalescencie. Laparoskopická apendektómia je bezpečná a spoľahlivá liečba pre starších pacientov [5, 65].
Obezita.
U pacientov s nadváhou (BMI [index telesnej hmotnosti]> 25) a obezitou (BMI> 30) môže byť diagnostika apendicitídy zložitejšia z dôvodu menej reprezentatívnych klinických príznakov a menej spoľahlivej sonografie, a teda častejšie spojená s vykonaním CT. V štúdiách laparoskopická apendektómia preukázala signifikantne menej infekcií rany a nižšiu celkovú mieru komplikácií, pričom v tejto skupine je častejší počet intraabdominálnych abscesov po otvorenej apendektómii [66]. Dostupné údaje jednoznačne podporujú laparoskopickú apendektómiu u obéznych pacientov [5].
Imunosupresia a imunodeficiencie.
Existujú malé údaje o AA pri imunosupresii a imunodeficiencii ako pri infekcii HIV („vírus ľudskej imunodeficiencie“). Okrem iného má táto populácia znížený počet CD4 + T buniek, čo koreluje s nízkym počtom leukocytov v sére pri komplikovanej apendicitíde a celkovo s vyššou chorobnosťou a úmrtnosťou. U týchto pacientov sa často vyskytuje atypický klinický priebeh, takže je potrebná včasná diagnostika bolesti brucha pomocou zobrazenia [67]. U tejto skupiny pacientov by sa mala vykonať aj včasná apendektómia, ktorú je možné spoľahlivo vykonať laparoskopicky (tab. 5).
záver pre prax
Rozlišovanie medzi nekomplikovanou apendicitídou (UA) a komplikovanou apendicitídou (KA) by sa malo robiť preterapeuticky. K tomu sú k dispozícii rádiologické postupy, v. a. sonografia je k dispozícii.
Vo vybraných prípadoch možno UA spočiatku spoľahlivo konzervatívne liečiť pomocou antibiotík. V súčasnosti nie je možné s istotou predpovedať, u ktorých pacientov a kedy by sa u nich vyvinul relaps AA.
Podľa literatúry zostáva účinnosť terapie v súčasnosti na strane chirurgického odstránenia zapáleného slepého čreva vermiformis.
Úloha konzervatívnej liečby KA a urgentnosť apendektómie v závislosti od rizík súvisiacich s pacientom sa ukážu v budúcich štúdiách.
- Diagnóza a terapia akútnej pankreatitídy SpringerLink
- Chronická diagnostika a terapia ekzémov rúk SpringerLink
- Terapia obezity u detí a dospievajúcich SpringerLink
- Diagnostika a terapia sú ťažké SpringerLink
- Chirurgická liečba obezity SpringerLink